W SKRÓCIE
- Stałe dodatnie ciśnienie w drogach oddechowych (CPAP) często powoduje, że użytkownik czuje się klaustrofobicznie oraz może powodować suchość błon jamy ustnej i oczu. Wiele osób twierdzi, że aparaty wysuwające żuchwę (MAD) są równie skuteczne i powodują mniej skutków ubocznych.
- Kiedy drogi oddechowe zamykają się podczas bezdechu sennego, powoduje to przerwę w oddychaniu, która zostaje wznowiona głośnym westchnieniem. MAD wypycha dolną szczękę do przodu, odsuwając podstawę języka od dróg oddechowych i zmniejszając ryzyko niedrożności.
- Odpowiedni sen pomaga w utrzymaniu homeostazy metabolicznej i biologicznej, wspomaga usuwanie toksycznych produktów przemiany materii z mózgu oraz sprzyja powstawaniu pamięci. Natomiast bezdech senny zwiększa ryzyko nadciśnienia tętniczego, cukrzycy, otyłości, choroby Alzheimera i infekcji.
- Bezdech senny i inne zaburzenia snu zwiększają również ryzyko osteoporozy, odczuwania bólu, upośledzenia funkcji seksualnych, zaburzeń psychicznych, przedwczesnego starzenia się i spowolnienia czasu reakcji.
Według dr. Mercoli
Lekarze odkryli, że aparaty wysuwające żuchwę (MAD) lub ruchome ochraniacze na zęby są skuteczną alternatywą dla urządzeń CPAP w przypadku bezdechu sennego. Bezdech senny to stan chorobowy, podczas którego sporadycznie dochodzi do wstrzymania oddychania podczas snu.
Najczęstszym rodzajem bezdechu sennego jest obturacyjny bezdech senny, który często objawia się chrapaniem. Prawie 50% populacji chrapie. Jednak bezdech senny to coś więcej niż chrapanie. Mięśnie gardła mogą okresowo rozluźniać się podczas snu, blokując drogi oddechowe i obniżając poziom tlenu we krwi.
Gdy mózg rejestruje spadek poziomu tlenu, osoba na krótko się budzi. Oddychanie może zostać wznowione głośnym westchnieniem lub szarpnięciem ciała, ale śpiący nie pamięta przebudzenia w nocy. Bezdech senny może być łagodny, umiarkowany lub ciężki. Osoby z ciężkim stanem mogą budzić się ponad 30 razy na godzinę.
Istnieją specyficzne cechy fizyczne i kliniczne, które są powszechne u osób z obturacyjnym bezdechem sennym. Na przykład osoby z niedrożnością nosa, powiększonymi migdałkami lub małą szczęką są bardziej narażone na wystąpienie bezdechu sennego. Osoby z nadwagą lub otyłością również mają zwiększone ryzyko, ponieważ dodatkowa waga może blokować górne drogi oddechowe.
Dr Colleen Lance jest lekarzem w Cleveland Clinic Sleep Disorders Center. Stwierdził, że: „Im wyższy jest wskaźnik masy ciała, tym mniej prawdopodobne jest, że aparat dentystyczny będzie działał. Każdy dodatkowy ciężar jeszcze bardziej zamyka drogi oddechowe”.
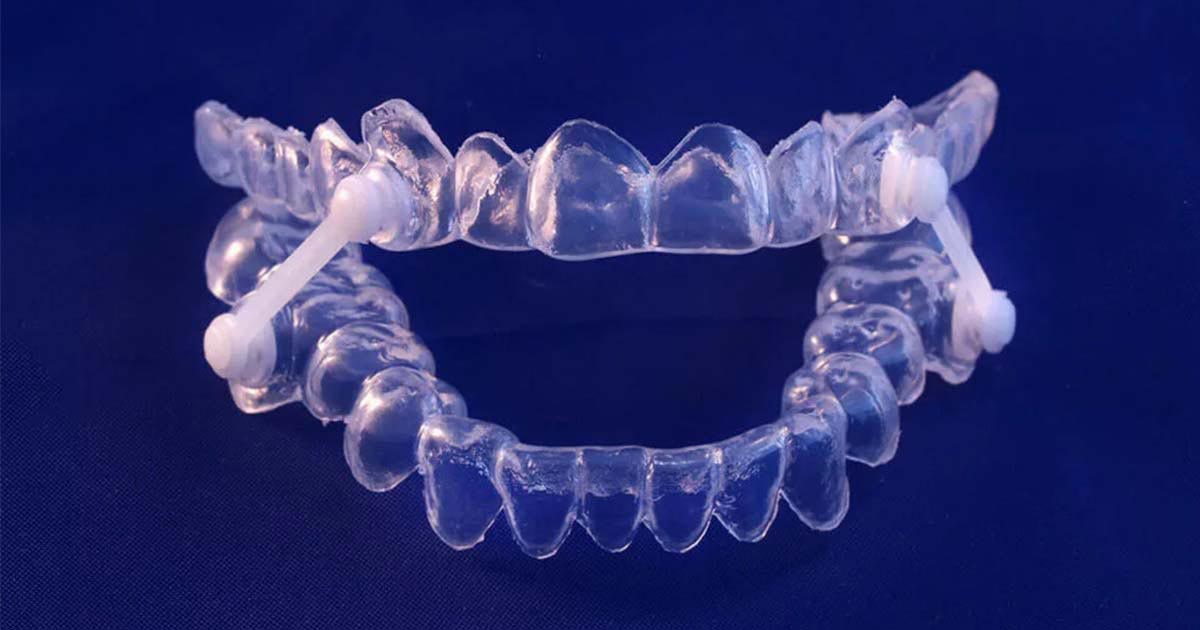
Ochraniacz na zęby może złagodzić bezdech senny
Dr Lance twierdzi, że CPAP pozostaje złotym standardem w leczeniu bezdechu sennego. CPAP oznacza stałe dodatnie ciśnienie w drogach oddechowych. Stałe ciśnienie powietrza jest wytwarzane przez małe urządzenie przepuszczające powietrze przez maskę, która może zakrywać usta i nos lub same usta albo nos.
Ciśnienie powietrza utrzymuje drogi oddechowe otwarte, dzięki czemu nie zapadają się podczas snu. Pomaga to zapobiegać spadkowi poziomu tlenu w nocy i poprawia jakość snu. Najczęstszym skutkiem ubocznym stosowania CPAP jest uczucie klaustrofobii podczas noszenia maski.
Do innych działań niepożądanych CPAP należą zatkany nos, suchość błon śluzowych w ustach i oczach lub owrzodzenia, gdy maska uciska twarz w nocy. Chociaż CPAP jest skuteczną strategią zmniejszania bezdechu sennego, dyskomfort i uczucie klaustrofobii skłoniły wiele osób do wypróbowania MAD i ochraniaczy na zęby, aby rozwiązać ten problem.
MAD (aparaty wysuwające żuchwę) są indywidualnie dopasowywane przez dentystów we współpracy z lekarzami. Urządzenie składa się z dwóch części, które pasują do zębów górnych i dolnych. Są one połączone z obu stron mechanizmem, który służy do powolnego przesuwania żuchwy do przodu. Zmieniając położenie żuchwy, podstawa języka odsuwa się od dróg oddechowych i zmniejsza ryzyko niedrożności.
Dentysta przeprowadza badanie fizykalne i wykonuje zdjęcia rentgenowskie, aby obliczyć, o ile milimetrów do przodu należy przesunąć dolną szczękę, aby zapewnić drożność dróg oddechowych. Regulacje są dokonywane bardzo powoli, więc aparat nie zmienia zgryzu ani nie powoduje bólu szczęki. Różnica między modelami dostępnymi bez recepty a tymi, które są tworzone na zamówienie, polega na dopasowaniu.
Jednym z powodów, dla których ludzie chcą używać ochraniaczy na zęby zamiast CPAP jest to, że CPAP może powodować dyskomfort. Poza tym zawsze istnieje prawdopodobieństwo braku prądu w nocy. Jeśli ochraniacz na zęby nie jest dobrze dopasowany również może wystąpić dyskomfort wpływający na użytkowanie. Dr Lance uważa, że osłony na zęby są zwykle przepisywane osobom, które mają łagodne lub umiarkowane problemy z bezdechem sennym.
Przegląd literatury z 2017 r. wykazał, że CPAP i MAD dały podobne wyniki. U 2342 pacjentów naukowcy odkryli, że CPAP poprawił wynik komponentu umysłowego o 1,7 w porównaniu z poprawą o 2,4 punktu u pacjentów stosujących MAD. Wystąpiła poprawa komponentu fizycznego o 1,7 punktu u pacjentów stosujących CPAP w porównaniu z poprawą o 1,5 punktu u pacjentów stosujących MAD.
W innym badaniu naukowcy przyjrzeli się skutkom ubocznym stosowania szyny zgryzowej w leczeniu bezdechu sennego. Odkryto, że pacjenci zgłaszali nadmierne ślinienie, ból stawów skroniowo-żuchwowych, dyskomfort mięśniowo-powięziowy, zmiany zgryzu i suchość w ustach. Trzeci artykuł opublikowany w 2019 r. wykazał, że chociaż urządzenia mogą zmniejszyć nasilenie bezdechu sennego, niewielka poprawa wystąpiła u około 1 na 3 osoby.
Naukowcy sugerują, że wybór odpowiedniego sposobu może pomóc zmniejszyć liczbę osób, które nie znajdują ulgi. Naukowcy starali się również porównać trzy różne aparaty na zęby, które można wykorzystać do zmniejszenia bezdechu sennego. Odkryto, że MAD jest najlepszą opcją dla skutecznego leczenia, ponieważ „urządzenia utrzymujące język i uniesienie podniebienia miękkiego nie mogły osiągnąć zadowalających rezultatów”.
Sen jest niezbędny
Typowe objawy związane z obturacyjnym bezdechem sennym to nadmierna senność w ciągu dnia, częste głośne chrapanie, zmniejszona zdolność koncentracji i uwagi, suchość w ustach lub bóle głowy podczas przebudzenia oraz zaburzenia seksualne.
Aby zrozumieć, jak sen wpływa na zdrowie, należy zrozumieć, dlaczego śpimy. Dla wielu ambitnych osób sen może wydawać się irytującą koniecznością bez wyraźnego celu. Jednak naukowcy odkryli, że sen nie jest stratą czasu, ale ma wpływ na prawie każdy obszar zdrowia fizycznego i psychicznego.
Matthew Walker jest profesorem neurologii i psychologii na Uniwersytecie Kalifornijskim w Berkeley, założycielem i dyrektorem Center for Human Sleep Science oraz autorem książki pt. „Why We Sleep: The New Science of Sleep And Dreams”. W swojej książce opisuje wiele korzyści płynących ze snu, w tym:
- Utrzymanie homeostazy metabolicznej w mózgu — czuwanie jest związane ze stresem mitochondrialnym i bez wystarczającej ilości snu dochodzi do degeneracji neuronów, co może prowadzić do demencji. W badaniu na zwierzętach myszy utraciły 25% neuronów zlokalizowanych w miejscu sinawym, jądrze w pniu mózgu związanym z pobudzeniem, czuwaniem i pewnymi procesami poznawczymi.
- Utrzymanie homeostazy biologicznej — organizm człowieka zawiera szereg zegarów biologicznych, które regulują wszystko - od metabolizmu po funkcjonowanie psychiczne. Za odkrycie tych zegarów biologicznych przyznano Nagrodę Nobla w dziedzinie fizjologii i medycyny w 2017 roku.
- Usuwanie toksycznych odpadów z mózgu przez system glimfatyczny — system ten zwiększa swoją aktywność podczas głębokiego snu, umożliwiając w ten sposób mózgowi usuwanie toksyn, w tym szkodliwych białek związanych z zaburzeniami mózgu, takimi jak choroba Alzheimera.
- Tworzenie pamięci i poprawa wydajności w ciągu dnia — podczas snu mózg przetwarza informacje i wydobywa znaczenie z wydarzeń dnia. Ważną rolę odgrywają również sny. Badania ujawniają, że śnienie o wykonywaniu aktywności poprawia wydolność fizyczną. W stanie snu mózg przetwarza informacje na wielu poziomach. Cały mózg jest zaangażowany.
Bezdech senny powiązany z chorobami serca i innymi schorzeniami
Dieta i ćwiczenia fizyczne to pierwsze co przychodzi do głowy, gdy myślimy o metodach poprawy zdrowia serca. Jednak trzecim kluczowym elementem jest sen. Badania powiązały brak snu z subkliniczną miażdżycą, która jest postępującą chorobą zapalną objawiającą się chorobą wieńcową serca.
Związek między snem a zdrowiem serca jest również związany z liczbą godzin snu w ciągu nocy. Osoby, które śpią mniej niż siedem godzin lub dłużej niż dziewięć godzin, mają zwiększone ryzyko chorób serca, niezależnie od innych czynników wpływających na zdrowie serca, takich jak wiek, waga, palenie tytoniu i aktywność fizyczna.
Kobiety z bezdechem sennym mają zwykle wyższy poziom troponiny T, która jest białkowym markerem uszkodzenia serca. Są również bardziej narażone na powiększenie serca, co jest kolejnym czynnikiem ryzyka chorób serca. Brak snu może zwiększyć ryzyko kilku innych problemów zdrowotnych, w tym wymienionych poniżej:
- Nadciśnienie tętnicze – w trakcie snu ciśnienie krwi naturalnie spada - zjawisko znane jako „nocne zanurzanie”. Brak snu tłumi ten naturalny proces, co może zwiększyć ryzyko śmierci z powodu chorób serca o co najmniej 20%.
- Cukrzyca typu 2 — zbyt mała ilość snu, słaba jakość snu i zaburzenia snu, takie jak bezsenność i bezdech senny, są powiązane z ryzykiem cukrzycy poprzez wiele mechanizmów biologicznych.
- Otyłość - badania powiązały niewystarczającą ilość snu ze zwiększonym ryzykiem chorób metabolicznych, w tym otyłości. Jedno z badań wykazało, że krótszy sen wiąże się z otyłością i większym obwodem talii. Osoby z nadwagą lub otyłością mają zwiększone ryzyko chorób serca.
- Choroba Alzheimera — badanie opublikowane w czasopiśmie Neurobiology of Aging sugeruje, że choroba Alzheimera rozwija się wcześniej u osób z przewlekłymi problemami ze snem niż u osób, które dobrze śpią.
- Infekcja - badania wykazały, że brak snu ma taki sam wpływ na układ odpornościowy, jak stres fizyczny. Zapewnienie odpowiedniej ilości snu może poprawić zdolność komórek odpornościowych organizmu do przyłączania się do celu i niszczenia go.
Zaburzenia snu pogarszają zdrowie i produktywność
Biorąc pod uwagę, jak ważny jest sen dla zdrowia, łatwo zauważyć, jak wpływa on na różne schorzenia. Sen wpływa również na podatność na infekcje i inne problemy zdrowotne, w tym:
|
Zwiększone ryzyko osteoporozy. |
Zwiększone ryzyko bólu i stanów związanych z bólem,
takich jak fibromialgia. |
|
Zwiększona podatność na wrzody żołądka. |
Upośledzenie funkcji seksualnych |
|
Zwiększone ryzyko depresji, lęku, zespołu stresu
pourazowego i samobójstwa. |
Przedwczesne starzenie się poprzez zakłócanie produkcji
hormonu wzrostu, uwalnianego przez przysadkę mózgową podczas głębokiego snu. |
|
Zwiększone ryzyko śmierci z dowolnej przyczyny. |
Upośledzenie pamięci i zmniejszona zdolność uczenia się
nowych rzeczy. |
|
Zmniejszona produktywność. |
Zmniejszona wydajność sportowa. |
|
Spowolniony czas reakcji, zwiększający ryzyko wypadków
na drodze i w pracy. |
Upośledzenie regulacji emocji i percepcji emocjonalnej. |
Optymalizacja snu jest korzystna dla zdrowia
Nie ma wątpliwości, że sen jest priorytetem zapewniającym długie i zdrowe życie. Każdy, kto zmaga się z przewlekłą chorobą – co dotyczy co najmniej połowy dorosłej populacji w USA – powinien potraktować sen poważnie, ponieważ zaburzenia snu mają znaczący wpływ na zdrowie, nie tylko przyczyniając się do problemu zdrowotnego, ale także przeciwdziałając wszelkim innym strategiom dotyczącym zdrowego stylu życia.
W połączeniu z wyzwaniami związanymi z bezdechem sennym staraj się przesypiać około ośmiu godzin każdej nocy. Sen poniżej siedmiu godzin zaczyna mieć negatywny wpływ na zdrowie. Dla wielu osób oznacza to rezygnację z nocnych aktywności i zasypianie w rozsądnym czasie. Jeśli musisz wstać o 6 rano, wyłącz światła o 21:30 lub 22:00, w zależności od tego, jak szybko zasypiasz.
Upewnij się, że śpisz w całkowitej ciemności, ponieważ światło (nawet to z nocnej lampki lub budzika) może zakłócić wewnętrzny zegar oraz produkcję melatoniny i serotoniny, a tym samym zakłócać sen.
Po zachodzie słońca ciemność powinna zasygnalizować ciału, że czas spać. Utrzymuj niską temperaturę w sypialni, między 60 a 68 stopni Fahrenheita (16-20oC) i wyeliminuj pola elektromagnetyczne (EMF). Najlepiej jest wyłączyć prąd i Wi-Fi w sypialni na czas snu.
To tylko punkt wyjścia. Inne sposoby na poprawę snu obejmują przyjęcie neutralnej pozycji do spania, wcześniejsze pójście spać i rozważenie oddzielnej sypialni, jeśli partner przeszkadza w spaniu. Rano jasne, bogate w fale niebieskie światło słoneczne sygnalizuje Twojemu ciału, że czas się obudzić i zmniejszyć produkcję melatoniny.
Źródła i odniesienia
- NewsMax, March 9, 2022
- American sleep Association, best anti-snoring mouth guards, mouthpieces, and snoring devices
- National Institute of Neurological Disorders and Stroke, Sleep Apnea
- NewsMax, March 9, 2022, 2nd section last paragraph
- AAST, What Is CPAP Therapy
- NewsMax, March 9, 2022, 7 para from bottom
- Chest, 2017;151(4)
- Sleep, 1999;22(2)
- Healthcare, 2019;7(4)
- Sleep Medicine, 2000; 1(4)
- National Heart, Lung, and Blood Institute, Sleep Apnea, Signs, Symptoms and Complications
- YouTube, December 20, 2017
- Journal of Neuroscience 19 March 2014, 34(12)
- Penn Medicine Press Release March 18, 2014
- Current Neuropharmacology, 2008;6(3) Abstract and 2.1.1 para 2
- The Nobel Prize. October 2, 2017
- Science News October 17, 2013
- Kurzweill.com October 18, 2013, The incredible shrinking brain
- University of Rochester Medical Center, October 17, 2013
- Time October 17, 2013
- J Sleep Res. 2019 Feb; 28(1): e12749
- Journal of the American College of Cardiology, 2019;73(2)
- Sleep, 2010;33(8)
- Circulation 2015; 132
- Chest. 2010 Aug; 138(2)
- Science Daily, March 13, 2015
- Current Diabetes Reports, 2016;16(11)
- PLOS|One, 2017; doi.org/10.1371/journal.pone.01823195
- Neurobiology of Aging 2014;35(8)
- Sleep 2012 Jul 1; 35(7)
- Science Daily, February 12, 2019
- Reuters, February 12, 2019 para 4
- PLOS|One, 2017; doi.org/10.1371/journal.pone.0176685
- PLOS|One, 2019; doi.org/10.1371/journal.pone.0225849
- Scientific Reports, 2016;6
- World Journal of Men’s Health, 2019;37(3)
- Int Rev Psychiatry, 2014; 26(2)
- Nature and Science of Sleep, 2017;9
- Lancet, 2000;356(9247)
- Science Daily, June 15, 2010
- Scientific American October 2015; 313(4)
- Sleep Foundation, June 24, 2021
- Current Sports Medicine Reports, 2017;16
- Stanford Report, September 29, 1999
- Psychology Today November 13, 2018
- Centers for Disease Control and Prevention, Chronic Disease in America